Сегодня мало кого можно удивить вопросом: «Какой у тебя резус-фактор крови?». За очень малым исключением, человек совершенно спокойно и компетентно ответит: «Положительный» или гораздо реже «Отрицательный». Как утверждает медицинская статистика, людей с отрицательным резус-фактором всего около 15%. Остальные 85% населения имеют положительный резус-фактор. Однако резус-фактор не просто штамп в паспорте. Если он у вас отрицательный, он невольно предписывает вам особый образ жизни. Итак, что же необходимо знать «резусникам», чтобы в их жизнь не пришли нежелательные проблемы.
Безусловно, отрицательный резус-фактор не болезнь и не приговор, однако над отдельными фактами задуматься стоит. Отрицательный резус-фактор это отсутствие в эритроцитах вашей крови определенного белка, которое передается по наследству согласно законам генетики. Все женщины нашей семьи по материнской линии обладают отрицательным резус-фактором, поэтому знакомство с данной темой имеется самое непосредственное.
Проблемы при необходимости переливания крови
Независимо от пола, обладатели отрицательного резус-фактора могут столкнуться с проблемами при необходимости переливания крови. Проще говоря, отрицательная кровь на станции переливания крови всегда пользуется повышенным спросом, а иногда ее нет вообще. В экстренных случаях это обозначает потерю времени и повышенный риск для жизни и здоровья того, кому срочно необходима кровь.
Чтобы в экстренных ситуациях не искать редкую кровь с отрицательным резус фактором, лучше заранее сдать немного крови в банк. Так вы сможете быть спокойны за свое здоровье.
Если у вас, как и у меня, IV группа, вам «повезло» еще больше – люди с такой кровью встречаются крайне редко. Поэтому есть смысл задуматься о создании личного банка крови – к счастью, сегодня станции переливания крови с удовольствием оказывают такую услугу. Другими словами, сдайте небольшое количество крови и попросите ее законсервировать именно для вас, как говорится, на всякий пожарный.
Отрицательный резус при беременности
 Особый раздел знаний об отрицательном резус-факторе связан с девушками и женщинами, а именно с их репродуктивной функцией. Россказни о том, что женщины-«резусницы» трудно беременеют или не могут иметь детей вообще миф. Способность женщины с отрицательным резус-фактором зачать, выносить и родить абсолютно нормального здорового ребенка ничем не отличается от этого Божьего дара женщин с положительным резус-фактором. Однако не стоит забывать следующее:
Особый раздел знаний об отрицательном резус-факторе связан с девушками и женщинами, а именно с их репродуктивной функцией. Россказни о том, что женщины-«резусницы» трудно беременеют или не могут иметь детей вообще миф. Способность женщины с отрицательным резус-фактором зачать, выносить и родить абсолютно нормального здорового ребенка ничем не отличается от этого Божьего дара женщин с положительным резус-фактором. Однако не стоит забывать следующее:
- Если у женщины положительный резус-фактор, резус фактор отца ребенка не имеет значения (даже если у матери положительный резус, а у отца отрицательный). Какой бы резус-фактор не взял от родителей плод, резус конфликта не будет.
- Если у женщины отрицательный резус фактор, идеальным вариантом отца для ее ребенка будет мужчина с таким же отрицательным резус-фактором. В этом случае ребенок наследует отрицательный резус-фактор обоих родителей и резус-конфликт исключается сам собой.
- Если у женщины резус отрицательный, а у отца ребенка резус-положительный, ребенок может унаследовать как «положительную», так и «отрицательную» кровь. Если резус-фактор ребенка окажется положительным, возникнет резус-конфликт. Тело матери станет воспринимать плод как чужеродный элемент и начнет вырабатывать антитела против него. Поэтому если отец вашего будущего ребенка имеет положительный резус, а вы сами отрицательный, регулярно посещайте женскую консультацию, точно в указанные сроки сдавайте кровь на выявление антител, а если резус-конфликт будет выявлен, тщательно следуйте всем рекомендациям врачей. В таком случае агрессивное воздействие вашего тела на плод будет нейтрализовано, и ребенок родится здоровым. Игнорирование лечения плачевно скажется на ребенке. У него разовьется хроническая анемия, он будет испытывать постоянную нехватку кислорода, что очень опасно прежде всего для мозга вашего малыша, не говоря о других печальных последствиях.
Еще один пункт, которому женщины с отрицательным резус-фактором должны следовать неукоснительно. Первая беременность протекает наиболее благоприятным образом, даже если плод имеет «положительную» кровь, поэтому приложите все усилия, чтобы не прервать ее. Аборты у женщин с отрицательным резус-фактором чреваты серьезными осложнениями и дальнейшим бесплодием, поэтому выберите из существующего арсенала противозачаточных средств то, которое подходит именно вам, чтобы ребенок был желанным. Будьте здоровы!
Тема отрицательного резус-фактора волнует не только будущую маму, но и многих, кто готовится стать родителями. Бытует мнение, согласно которому отрицательный резус считается чуть ли не приговором к бесплодию.
Насколько это соответствует действительности, попытаемся разобраться. И начнем с главного – определим понятие резус-фактора.
Что такое резус-фактор
Резус-фактор выявляют при помощи проведения анализа крови. По сути, это белок в крови – он присутствует на поверхности кровяных телец. Если этого белка нет в крови, у человека определяют отрицательный резус-фактор.
Это вполне нормальное явление. По данным статистики, каждая пятая женщина обладает таким резус-фактором и является счастливой мамой.
Специалисты утверждают, что отрицательный резус-фактор считается индивидуальным признаком человека, таким, как цвет глаз и волос, а вовсе не патологией и тем более не диагнозом «бесплодие». Почему же тогда многие беременные женщины делают проблему из отрицательного резус-фактора? А проблема может быть только при наличии резус-конфликта.
Когда возникает резус-конфликт
Резус-конфликтом называют несовместимость крови матери и ребенка. Если тест на беременность подтвердился, женщина должна сразу встать на учет у гинеколога. Первым анализом, который проходит беременная женщина, будет анализ на совместимость резус-факторов мамы и ее малыша. И результат этого анализа существенно повлияет на протекание беременности, исход родов и здоровье ребенка.
Когда резусы матери и младенца не совпадают, возникает резус-конфликт. Что происходит в таких случаях?
Допустим, малыш унаследовал положительный резус-фактор отца. Тогда организм беременной с отрицательным резусом начинает реагировать на кровь ребенка, как на чужеродное вещество. В результате вырабатываются антитела, которые начинают атаковать кровь младенца, уничтожая эритроциты будущего ребенка.
Совет. Чтобы избежать лишних волнений, при первом посещении гинеколога следует сдать кровь обоим родителям. Если между партнерами обнаружится проблема резус-факторов, необходимо проконсультироваться у опытных специалистов.
Последствия резус-конфликта
Без медикаментозного вмешательства резус-конфликт может вызвать серьезные последствия. В крови ребенка начинает вырабатываться чрезмерное количество билирубина. Это вещество окрашивает кожу младенца в желтый цвет, и новорожденный может заболеть желтухой. Кроме того, билирубин способен повредить мозг плода, спровоцировать нарушения слуха и речи.
При постоянном уничтожении эритроцитов в крови младенца его печень и селезенка вынуждены ускорять выработку красных кровяных телец, при этом они увеличиваются в размерах. А еще низкое содержание эритроцитов может вызвать анемию. Бывают случаи врожденной водянки (отечности) плода, а иногда даже его гибели. Вот почему у беременных с отрицательным резусом часто случаются выкидыши.
Важно знать, что отрицательный резус при беременности имеет подобный исход лишь в 30% случаев. Все остальные будущие мамы, обладающие резус-отрицательной кровью, опасности не подвергаются.
Вторые роды при отрицательном резусе
Медики определили, что резус-конфликт при рождении первого ребенка встречается значительно реже, поскольку кровь матери и плода при первом контакте способствует выработке антител типа IgM, которые обладают довольно большими размерами. Они редко попадают в кровь плода, поэтому не вызывают проблем.

Однако любой контакт с несовместимой кровью (выкидыш, аборт, первые роды или переливание крови) порождает у женщины иммунитет к резус-белку. То есть в дальнейшем у нее будет образовываться еще больше антител, настроенных против резуса плода.
Поэтому при отрицательном резусе вторая беременность гораздо чаще имеет неблагоприятные последствия. Чтобы избежать негативного развития событий, после рождения первенца женщине вводят антирезусный иммуноглобулин.
Благодаря этому препарату подавляется выработка агрессивных антител, соответственно, риск возникновения резус-конфликта сводится к минимуму.
Введение иммуноглобулина
Антирезус-иммуноглобулин – это препарат, препятствующий выработке антирезусных антител, способствующий связыванию и выводу из организма уже образованных антител. Введение этого препарата предотвращает развитие резус-конфликта в ходе беременности.
Кроме того, иммуноглобулин вводят, чтобы предупредить возникновение иммунного конфликта при последующих беременностях. Профилактику иммуноглобулином делают после:
внематочной беременности;
в первые дни после родов;
самопроизвольного выкидыша;
анализа околоплодных вод;
аборта;
переливания крови;
отслоения плаценты.
Помните, различный резус крови матери и младенца – это не катастрофа. Реакция организма успешно контролируется при помощи лекарств. Главное – все делать вовремя.
Как планировать беременность при отрицательном резусе
Как уже было сказано, отрицательный резус-фактор незначительно влияет на первую беременность, поскольку у женщины еще невысок уровень антител. Однако их численность будет возрастать с каждой последующей беременностью. Поэтому медики не советуют при отрицательном резусе прерывать первую беременность.
Вероятность резус-конфликта с каждой новой беременностью возрастает на 10%. Без проведения иммуноглобулизации при отрицательном резусе вторую или третью беременность врачи обычно рекомендуют прерывать, поскольку постоянное разрушение эритроцитов будет губительно влиять на центральную нервную систему младенца.
В таких случаях шанс родить здорового ребенка сводится к нулю. Нередко возникают такие осложнения, как замершая беременность. Чаще всего гибель плода бывает в первые три месяца или в последнем триместре беременности.
Профилактика и лечение резус-конфликта
При планировании семьи муж и жена должны знать не только свой резус-фактор, но и свою группу крови.
Если резус у родителей совпадает, причин для волнений не возникнет.
Если у отца положительный резус, а у будущей мамы отрицательный, она должна периодически делать анализ крови. Это поможет врачам держать под контролем уровень антител в крови и не упустить момент возникновения резус-конфликта. В течение первых 32 недель беременности кровь сдают раз в месяц, а затем до самого конца беременности – каждую неделю.
В случае возникновения резус-конфликта медики будут использовать различные меры по спасению ребенка. Это могут быть преждевременные роды, переливание крови младенцу. Такая операция проводится в первые 36 часов после рождения младенца.
Чтобы сократить риски резус-конфликта при последующих беременностях, проводят вакцинацию иммуноглобулином. Если иммуноглобулин по каким-то причинам не вводился профилактически, его вводят во время беременности.
Подведя итоги всему сказанному, выделим главное – отрицательный резус при беременности – это не приговор. Если вы вовремя сдадите анализы и будете соблюдать все установленные рекомендации врача, беременность пройдет легко и вскоре родится желанный, здоровый малыш.
Беременной женщине важно знать все, что касается ее состояния здоровья и будущего малыша. Тема отрицательного резус-фактора вызывает страх не только у будущей мамы, а и у тех, кто только планирует стать родителями. А все потому, что бытует теория, согласно которой отрицательный резус сродни приговора к бесплодию. Так ли это, разберемся, постепенно изучая все по порядку. А начнем с главного - определения самого понятия - резус-фактор.
Определяется путем проведения анализа крови. Это белок в крови, который находится непосредственно на поверхности кровяных телец. У женщин, которым определили отрицательный резус-фактор, этого белка в крови нет. Однако пугаться не стоит. Согласно статистике, около 20% женщин по всему земному шару имеют такой же резус-фактор, при этом многие из них вполне счастливые мамы. Медики уверяют, что отрицательный резус фактор просто-напросто индивидуальный признак человека, а никак не патология, и уж тем более не диагноз «бесплодие».
Почему же многие будущие мамы так остро реагируют на тему отрицательного резус-фактора. Дело в том, что резус-конфликт имеет место быть, однако только в отдельных случаях, о которых расскажем подробнее.
Отрицательный резус-фактор, или резус-конфликт представляет опасность для роженицы лишь в том случае, если ее резус-фактор не совпадает с резусом будущего ребенка. Т.е. у мамы определили отрицательный резус, а у плода - положительный. Важно знать, что данное явление в медицине очень редкое, хоть и не менее значимое. Но заранее волноваться не стоит. Ведь если будущих родителей резус отрицательный резус фактор совпадает, причин для беспокойства нет, потому как малыш, вероятно, тоже унаследует резус-фактор родителей. Поэтому при первом посещении гинеколога надо обязательно сдать кровь на анализ обоим родителям и определить свою группу крови (если они это не сделали ранее). Опытные гинекологи рекомендуют данную процедуру проходить заранее, когда только планируется беременность. Так мы сможем избежать лишнего волнения, а в случае проблемы резус-факторов между партнерами - проконсультироваться у опытных специалистов.
Далее, давайте разберемся, почему же все-таки происходит резус-конфликт между будущей мамой и вынашиваемым плодом. Известно, что наш организм способен к борьбе с инородными телами. Так, во время вируса гриппа или другой инфекционной болезни наш организм борется с вирусами, тем самым, обеспечивая нам выздоровление. То же самое происходит, когда резус фактор мамы не совпадает с резус-фактором ребенка. Происходит постоянный конфликт, организм борется с антителами, что предоставляет угрозу для развития, будущего ребенка. Именно в этом случае, беременность проходит под строгим наблюдением врача, дабы свести к минимуму угрозу гибели ребенка. Благодаря современной медицине есть множество способов, которые вполне успешно справляются с проблемой резус-конфликта матери и ребенка. Немаловажным фактором является и то, что при такой проблеме, по общему самочувствию, беременная женщина ничем не отличается от других будущих мам. Просто таким женщинам придется намного чаще посещать врача и сдавать анализ крови. Но, согласитесь, ради будущего малыша мы и не такое перетерпим. В некоторых случаях, несовместимости резусов между мамой и ребенком, врачи вынуждены совершать досрочные роды, а также переливание крови родившегося малыша. Все эти действия проходят в большинстве случаев довольно успешно, поэтому поводов для страхов и переживаний нет.
Также не исключены и меры предупреждения резус-конфликтной ситуации.
Важно учесть, что, родив первого ребенка без особых проблем, не факт, что последующая беременность не принесет резус-конфликт. Для того, чтобы предотвратить данное несовпадение, будущей маме вводят препарат, который называется анти-резус-иммуноглобулин. Данный препарат позволяет связать агрессивные и выводит их из организма. Поэтому, если у вас определен отрицательный резус фактор, у вашего партнера положительный и вы решились на второго ребенка, целесообразным будет введение такой вакцины. Также вакцину с антителами вводят и во время беременности, и сразу после родов.
Лечение резус-конфликта весьма распространенное явление в медицинской практике. И прошу заметить, очень успешное. Поэтому, в случае, когда ваши анализы определили резус-конфликт впадать в панику и заранее переживать не стоит. Если вы ответственная и бдительная мама, то при помощи медиков и вашей сознательности вы вскоре пополните ряды еще одной счастливой мамы. Чего я вам от всей души желаю!
Специально для - Ира Романий
Несмотря на бытующий стереотип о том, что все люди изначально равны, все же природа сама наделила всех нас различительными индивидуальными чертами. Поэтому мы и отличаемся друг от друга цветотипом, комплекцией, темпераментом… Но, если цвет волос и даже фигуру можно изменить по собственной воле, то есть классификация, согласно которой вы ни при каких условиях не сможете сменить «окружение» и перейти в иную категорию. Речь идет о четырех группах крови и всего двух вариантах резус-фактора. Эти врожденные параметры невозможно переделать в течение жизни по своему усмотрению и даются они один раз и навсегда. Более того, в течение всей жизни оказывают непосредственное влияние не только на вас, но и ваших детей и внуков. Поэтому относиться к ним следует со всей серьезностью. Особенно к резус-фактору, потому что его важность практически приравнивается к важности всех остальных характеристик крови в совокупности. А они, в свою очередь, являются непосредственным отражением генетического кода каждого человека, то есть, по сути, его жизни, здоровья, внешнего вида, долголетия и т.д. Таким образом, становится понятно, что и на потомство, как один из важнейших этапов и задач организма, резус-фактор влияет сильно. Но как именно?
Существуют и другие системы оценки и анализа систем крови, и их количество регулярно увеличивается. Но они интересны преимущественно специалистам (исследователям-биохимикам, медикам, генетикам), а большинство людей о них никогда не слышали, да и не нуждаются в этой информации. Но о резус-факторе знают все, и мужчины, и женщины. Первые могут в любой момент открыть паспорт и увидеть печать с указанием группы крови и резус-фактора, сделанную в военкомате с началом призывного возраста. Вторые обязательно столкнутся или уже столкнулись с этим понятием, как только задумаются о беременности и рождении ребенка. Современная система образования знакомит школьников с понятиями группы крови и резус-фактора еще в базовом курсе анатомии человека. Но, чего греха таить, школьные знания нередко воспринимаются нами как нечто навязанное и часто воспринимаются невнимательно, забываются вскоре после сдачи зачета и получения оценки по соответствующей теме. И только с возрастом и вступлением во взрослую жизнь ценность той или иной информации открывается нам в новом свете. К счастью, сегодня нет проблем с доступом к любой информации, а что касается таких важных знаний о собственном организме как группа крови и ее резус-фактор, то о них вас охотно расскажет каждый врач. Мы же предлагаем освежить знания прямо сейчас, не отрываясь от экрана компьютера.
Что такое резус-фактор. Как определить свой резус-фактор
Резус-фактор (сокращенно просто резус или Rh) – это одна из 29 используемых сегодня во всем мире систем групп крови. Например, система АВ0 (или первая, вторая, третья и четвертая группы крови) является самой распространенной характеристикой для оценки крови человека, а резус-фактор принято считать второй по степени клинической важности системой. В отличие от групп крови, которых выделено четыре, резус-фактор характеризуется только двумя вариантами. Он либо положительный (Rh+), либо отрицательный (Rh-) – что определяется, соответственно, наличием или отсутствием на поверхности эритроцитов крови особого белка-антигена (или, говоря научным языком, липопротеида). Вообще-то, таких антигенов насчитывается больше 40, и каждый из них обозначен собственным кодом, состоящим из цифр, букв и/или других символов. Но в определении резус-фактора ключевую роль играют антигены так называемого типа D и в меньшей степени типов С, Е и е. Их присутствие или наоборот отсутствие и определяет резус-статус человека. Известно, что подавляющее большинство населения нашей планеты, точнее 85% европейцев и буквально 99% азиатов, имеют положительный резус-фактор, то есть на поверхности их красных кровяных телец есть названный белок. А 15% людей, причем половина из них, то есть целых 7% - это уроженцы Африки, резуса не имеют, то есть их резус-фактор отрицательный. Но даже «резус положительные» люди могут иметь разный резус-статус.
Дело в том, что, как и при комбинации хромосом, влияющей на формирование пола будущего ребенка, резус-фактор тоже достается нам от родителей. И каждый из них, в свою очередь, тоже обладает данными, полученными от его родителей. Таким образом, если в крови обоих родителей резус был доминантным, то и ребенок получит резус-фактор Rh+, то есть положительный резус-фактор. Резус-фактор Rr, то есть унаследованный от одного родителя с доминантным и от одного с рецессивным резусом, тоже будет доминантным, но иначе поведет себя при сочетании с другими геномами в будущем. И только если оба родителя обладают отрицательным резус-фактором, то ребенок может быть тоже только резус-отрицательным: rr. Хотя резус-фактор обеих бабушек и дедушек тоже обязательно скажется. Слишком сложно? Давайте рассмотрим на примере. Допусти, что у отец будущего ребенка обладает положительным резусом, а мама – отрицательным. Но есть еще и бабушка с отрицательным резусом. То есть мы имеем такие исходные данные: отец Rr и мать rr. Ребенок в таком случае может родиться с резус-фактором как Rr, так и rr с вероятностью 50/50. Если же оба родителя имеют положительный резус-фактор, но оба дедушки обладают отрицательным резус-статусом, то дети получат одинаковое количество и доминантных R, и рецессивных r генов. И могут получить резус-фактор любого из вариантов: RR (Rh+), Rr(Rh+), rr(Rh-). Но обратите внимание, что вероятность положительного резус-фактора будет все же втрое выше против вероятности отрицательного: 75% против 25% вероятности. В кабинете гинеколога-акушера можно увидеть наглядную таблицу, где на пересечении разных показателей резус-факторов родителей указаны варианты резус-факторов будущего ребенка. Ту же наглядную информацию легко отыскать в интернете, чтобы в доступной форме выяснить шансы вашего наследника на положительный или отрицательный резус-статус.
 Но при этом и эти таблицы, и даже анализ крови на резус-фактор дадут возможность узнать лишь один факт: положительный или отрицательный резус-фактор у обладателя крови. Более точные данные, то есть наличие доминантных и рецессивных признаков в поколениях, можно выяснить только в результате более глубоких исследований, проводимых исключительно в специализированных клиниках и/или институтах генетики. Можно, конечно, попытаться воспользоваться логикой «от обратного» и по детям вычислить тип резус-статуса, но вряд ли кто-то займется такими кропотливыми вычислениями. Достаточно знать, что обладатели отрицательного резус-статуса ни при каких обстоятельствах не могут нести в своем геноме положительный резус и, соответственно, передавать его своим потомкам. Положительный резус всегда тяготеет к доминированию и в результате дает положительный резус-статус. Да и вообще, генетика знает только три обстоятельства наследования резус-статуса:
Но при этом и эти таблицы, и даже анализ крови на резус-фактор дадут возможность узнать лишь один факт: положительный или отрицательный резус-фактор у обладателя крови. Более точные данные, то есть наличие доминантных и рецессивных признаков в поколениях, можно выяснить только в результате более глубоких исследований, проводимых исключительно в специализированных клиниках и/или институтах генетики. Можно, конечно, попытаться воспользоваться логикой «от обратного» и по детям вычислить тип резус-статуса, но вряд ли кто-то займется такими кропотливыми вычислениями. Достаточно знать, что обладатели отрицательного резус-статуса ни при каких обстоятельствах не могут нести в своем геноме положительный резус и, соответственно, передавать его своим потомкам. Положительный резус всегда тяготеет к доминированию и в результате дает положительный резус-статус. Да и вообще, генетика знает только три обстоятельства наследования резус-статуса:
- Оба родителя с отрицательным резус-фактором могут дать жизнь только ребенку с таким же, как и у них, отрицательным резус-фактором.
- Один родитель с положительным, а второй – с отрицательным резус-фактором имеют шансы как на резус-положительное, так и на резус-отрицательное потомство, причем ребенок с положительным резусным статусом появится на свет с вероятностью шесть из восьми случаев, тогда как ребенок без резусного антигена – всего в двух случаях из восьми.
- Два резус-положительных родителя с вероятностью 9 из 16 подарят жизнь резус-положительным с полностью доминантным резусом детям, с вероятностью 6 из 16 – резус-положительным детям с задатками рецессивных и доминантных признаков и лишь в одном случае из 16 их ребенок будет обладать отрицательным резус-статусом.
В общей сложности существует всего 9 возможных вариантов наследования резус-фактора, и вы, и ваши дети, а также родители, относитесь к одному из них. Найти свой вариант в списке вы можете прямо сейчас:
100% детей будут имеют резус-положительный фактор крови - Rh+(DD)
- Мать имеет резус-отрицательный - Rh-(dd)
Отец имеет резус-положительный фактор фактор - Rh+(DD)
- Мать имеет резус-положительный фактор - Rh+(DD)
Отец имеет резус-положительный фактор - Rh+(Dd)
50% их детей будут иметь резус положительный фактор - Rh+(DD),
50% их детей будут иметь резус положительный фактор - Rh+(Dd).
- Мать имеет резус-положительный фактор - Rh+(Dd)
Отец имеет резус-положительный фактор - Rh+(Dd)
25% их детей будут иметь резус-положительный фактор - Rh+(DD),
25% их детей будут иметь имеют резус-отрицательный фактор - Rh-(dd).
Отец имеет резус-положительный фактор - Rh+(Dd)
50% их детей будут иметь резус-положительный фактор - Rh+(Dd),
- Мать имеет резус-положительный фактор - Rh+(DD)
100% их детей будут иметь резус положительный фактор - Rh+(Dd).
- Мать имеет резус-положительный фактор - Rh+(Dd)
Отец имеет резус-отрицательный фактор - Rh-(dd)
50% их детей будут иметь резус-положительный фактор - Rh+(Dd),
50% их детей будут иметь резус-отрицательный фактор - Rh-(dd).
- Мать имеет резус-отрицательный фактор - Rh-(dd)
Отец имеет резус-отрицательный фактор - Rh-(dd)
100% их детей имеют резус-отрицательный фактор Rh-(dd).

Если внимательно рассмотреть таблицу, то можно обратить внимание на дополнительный фактор в виде обозначений DD, Dd и dd. Это сокращенное обозначение наиболее значимого гена, который может быть либо доминантным (D), либо рецессивным (d). Генотип человека с положительным резус-фактором может быть либо гомозиготным DD, либо гетерозиготным Dd. Генотип человека с отрицательным резус-фактором может соответствовать только гомозиготе dd.
Зачем вникать во все эти сложности? Зачем вообще знать и учитывать резус-фактор, свой и своих родственников? Когда и зачем может пригодиться эта информация? Во-первых, сочетание доминантных и рецессивных признаков и вызванная им гетерозиготность организма сохраняется в генах и может влиять на формирование многих последующих поколений. Во-вторых, генетические особенности, в том числе и резус-фактор, не существуют сами по себе, а неразрывно связаны с физиологическими и анатомическими особенностями плода, ребенка, а затем взрослого человека. Цвет волос и глаз будущего младенца, форму зубов и склонность к раннему облысению, наличие музыкальных способностей и вероятность амбидекстрии генетика уже научилась определять задолго до появления человечка на свет. Но если эти признаки относятся скорее к сфере любопытства родителей, то значение заблаговременного определения генетических и/или унаследованных заболеваний и других отклонений переоценить невозможно. Доминантные и рецессивные признаки, в том числе резус-фактор, определяются еще во время внутриутробного развития. А знать резус-статусы пары, запланировавшей стать родителями необходимо из-за существования такого явления как резус-конфликт. Его вероятность определяется еще до начала запланированной беременности во избежание больших проблем во время вынашивания плода.
Что такое резус-конфликт. Что делать при резус-конфликте
 Резус-конфликт – это несовместимость между кровью матери и ребенка по резус-фактору. Вы спросите, как такое возможно, ведь ребенок – это плод тела матери и результат скрещивания ее генов с генами отца?! Вот именно поэтому и возникает несоответствие: когда положительный резус-фактор ребенка, унаследованный от отца, «встречается» с отрицательным резус-фактором матери. Складывается парадоксальная на первый взгляд и совершенно логичная при рассудительном анализе ситуация. Просто вспомните, как и было указано в начале статьи, что положительный резус-фактор – это ни что иное, как наличие в крови определенного белка. Организм беременной женщины с отрицательным резус-фактором «не знает» о существовании такого белка, он не имеет его сам и никогда с ним не сталкивался. Поэтому при попадании резус-положительной крови плода в организм матери, тот воспринимает этот белок как что-то чужеродное и потенциально опасное для себя. А раз так, то начинает вырабатывать антитела против эритроцитов плода, несущих на себе белок-антиген, отвечающий за резус-фактор. Разумеется, кровь матери и плода не смешиваются напрямую. Но их организмы неизбежно обмениваются продуктами обмена веществ, некоторыми клетками и веществами через проницаемые стенки плаценты. Тем же путем антитела против белка в крови ребенка с положительным резус-фактором направляются к нему от матери. Этот защитный механизм, биологически выверенный и глубоко «запрограммированный» в человеке, остановить невозможно, и, чем дольше длится конфликт резус-факторов, то есть, по сути, организмов, матери и плода, тем больше количество враждебных плоду антител. Это несет прямую опасность для здоровья малыша, поэтому врачи всегда заранее выясняют, какой резус-фактор у каждого из будущих родителей.
Резус-конфликт – это несовместимость между кровью матери и ребенка по резус-фактору. Вы спросите, как такое возможно, ведь ребенок – это плод тела матери и результат скрещивания ее генов с генами отца?! Вот именно поэтому и возникает несоответствие: когда положительный резус-фактор ребенка, унаследованный от отца, «встречается» с отрицательным резус-фактором матери. Складывается парадоксальная на первый взгляд и совершенно логичная при рассудительном анализе ситуация. Просто вспомните, как и было указано в начале статьи, что положительный резус-фактор – это ни что иное, как наличие в крови определенного белка. Организм беременной женщины с отрицательным резус-фактором «не знает» о существовании такого белка, он не имеет его сам и никогда с ним не сталкивался. Поэтому при попадании резус-положительной крови плода в организм матери, тот воспринимает этот белок как что-то чужеродное и потенциально опасное для себя. А раз так, то начинает вырабатывать антитела против эритроцитов плода, несущих на себе белок-антиген, отвечающий за резус-фактор. Разумеется, кровь матери и плода не смешиваются напрямую. Но их организмы неизбежно обмениваются продуктами обмена веществ, некоторыми клетками и веществами через проницаемые стенки плаценты. Тем же путем антитела против белка в крови ребенка с положительным резус-фактором направляются к нему от матери. Этот защитный механизм, биологически выверенный и глубоко «запрограммированный» в человеке, остановить невозможно, и, чем дольше длится конфликт резус-факторов, то есть, по сути, организмов, матери и плода, тем больше количество враждебных плоду антител. Это несет прямую опасность для здоровья малыша, поэтому врачи всегда заранее выясняют, какой резус-фактор у каждого из будущих родителей.
Эритроциты плода, атакуемые антителами организма матери, гибнут и превращаются в продукты распада, токсичные и отравляющие кровь, клетки, системы органов, а главное – мозг эмбриона. Одно из наиболее концентрированных веществ – билирубин – придает коже младенца желтоватую окраску. Отсюда появился термин желтуха новорожденных, которая на самом деле является гемолитическое болезнью (то есть болезнью разрушения) новорожденных. Это нужно понимать так, что разрушаются, конечно, не младенцы, а клетки их крови. Впрочем, вред от этого все равно немалый. Кроме головного мозга, страдают печень и селезенка малыша, затем другие внутренние органы и их системы. К счастью, современная медицина достигла достаточного уровня развития, чтобы противостоять этим опасностям. При первом подозрении на возможность резус-конфликта беременная женщина становится под внимательный контроль специалистов, а в случае обнаружения резус-антител предпринимаются специальные меры для сглаживания несовместимости крови матери и плода. При условии своевременной диагностики и дисциплинированного выполнения указаний врача благополучное разрешение резус-конфликта более чем вероятно. Для этого у женщин с отрицательным резус-фактором наличие антител в крови проверяют начиная с 8 недели беременности: именно в это время у плода проявляется его резус-фактор. В случае необходимости в организм вводится препарат, содержащий антирезусный иммуноглобулин. Другими словами, резус-фактор хоть и наследуется по рецессивно-доминантному типу и не поддается изменениям, но при правильном подходе и достаточной информированности это совершенно не грозит здоровью – ни вашему, ни ваших близких. Поэтому знайте свой организм, любите себя и будьте здоровы!
12.07.2017
Резус-конфликт при беременности возникает в результате несовместимости крови по системе Rh0 (резус). По статистике этот вид несовместимости встречается у 13% семейных пар, но иммунизация во время беременности наступает у 1 из 10-25 женщин.
Беременность женщины с отрицательным резус-фактором, у которой плод имеет положительный резус-фактор, приводит к выработке антител к эритроцитам ребенка. В результате этого эритроциты плода «склеиваются» и разрушаются. Это гуморальный иммунный ответ на присутствие чужеродного для материнского организма белка резус-фактора.
- Резус-фактор – что это такое
- Вероятность развития резус-конфликта при беременности: таблица
- Причины
- Фето-материнская трансфузия
- Резус-конфликт при беременности: механизм возникновения
- Последствия для ребенка
- Риски
- Диагностика, симптомы и признаки резус-конфликта при беременности
- Лечение
- Кордацентез
- Иммуноглобулин при отрицательном резусе
- Может ли поменяться резус фактор во время беременности?
Что такое резус-фактор
Rh (+) — это особый белок – агглютиноген – вещество, способное склеивать эритроциты и повреждать их при встрече с незнакомым иммунным агентом.

Впервые резус-фактор был открыт в 1940 году. Существует около 50 разновидностей антигенов системы Резус. Самым мутагенным доминантным является антиген D, который содержится в крови у 85% людей.
Антиген C содержится у 70% людей, и антиген E, имеется у 30 % людей на планете. Присутствие любого из этих белков на мембране эритроцитов делает его резус положительным Rh (+), отсутствие – резус отрицательным Rh (-).
Присутствие агглютиногена D имеет этническую принадлежность:
- у людей славянской национальности 13% резус-отрицательных людей;
- среди азиатов 8%;
- у людей негроидной расы практически не встречается людей с резус-отрицательным фактором крови.
В последнее время все чаще встречаются женщины с отрицательным резус- фактором крови, по данным литературы это связано со смешанными браками.
Наследование антигена системы D
Типы наследования любых признаков делятся на гомозиготный и гетерозиготный. Например:
DD – гомозиготный;
Dd – гетерозиготный;
dd – гомозиготный.
Где D- доминантный ген, а d – рецессивный.
Резус-конфликт при беременности – таблица
Если мать резус положительна, отец резус отрицательный, то один из троих детей будет у них рождаться резус-отрицательным при гетерозиготном типе наследования.
Если оба родителя резус-отрицательные, то дети у них в 100% будут иметь отрицательный резус-фактор.
Таблица 1. Резус-конфликт при беременности
Мужчина |
Женщина |
Малыш |
Вероятность резус-конфликта при беременности |
|
| + | + | 75% (+) | 25% (-) | Нет |
| + | — | 50% (+) | 50% (-) | 50% |
| — | + | 50% (+) | 50% (-) | Нет |
| — | — | 100% (-) | Нет | |
Причины
Причиной резус-конфликта при беременности является:
- переливание несовместимой крови по системе AB0 – встречается крайне редко;
- фето-материнская трансфузия.
Что такое фето-материнская трансфузия?
В норме при любой беременности (физиологической или патологической) в кровоток матери поступает небольшое количество клеток крови плода.
Отрицательный резус-фактор при беременности у женщины определенно несет опасность для малыша с положительным резус-фактором. Резус-конфликт развивается, так же как и любая иммунологическая реакция. При этом, первая беременность может протекать без осложнений, но последующие приводят к резус-конфликту и выраженным симптомам гемолитической болезни плода и новорожденного.
Механизм иммунизации
Резус-отрицательная мама и резус-положительный плод обменивается клетками крови, иммунная система матери воспринимает эритроциты малыша как чужеродные белки и начинает вырабатывать против него антитела. Для развития первичного иммунного ответа достаточно попадания в кровоток матери 35-50 мл эритроцитов плода.
Объем крови, которая поступает из кровотока малыша к маме, увеличивается при акушерских инвазивных процедурах, кесаревом сечении, родах, отслойке плаценты и других акушерских манипуляциях.
Первый иммунный ответ начинается с появления иммуноглобулинов M – это большие молекулы пентаргаммы (полимеры), которые с трудом проникают через плацентарный барьер и не разрушают эритроциты плода, тем самым не могут причинить ему вред. Поэтому первая беременность протекает без последствий.
Вторичная фетоплацентарная трансфузия влечет за собой последствия для ребенка. Она возникает при повторной (второй, третьей, четвертой) беременности.
В организме беременной работает клеточная память и вследствие повторного контакта с белком резус-фактор вырабатываются защитные антитела – иммуноглобулины G. Молекулы иммуноглобулина G – мелкие мономеры, способные проникать через плацентарный барьер и вызывать гемолиз – разрушение эритроцитов плода и новорожденного.
Что способствует развитию резус-сенсибилизации?
Первая беременность у резус-отрицательной матери с резус-положительным плодом в большинстве случаев завершается благополучно и завершается рождением плода. Любая последующая беременность, независимо от исхода (выкидыш на ранних сроках, аборт, самопроизвольное прерывание) у резус-отрицательной женщины становится импульсом к развитию вторичного иммунного ответа и появлением иммуноглобулинов, разрушающих эритроциты малыша внутриутробно.
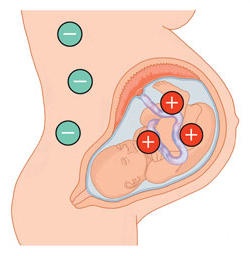
Причиной резус-конфликта во время беременности у резус-отрицательной мамы могут быть:
В первом триместре : внематочная беременность, медицинский аборт хирургический или медикаментозный, при условии, что эти осложнения возникли на сроке 7-8 недель. Считается, что до 7 недель беременности ребенок не имеет своего резус-фактора. Эмбрион и не резус-положительный и не резус-отрицательный. Поэтому если женщина при первой беременности планирует ее прерывание, то нужно это сделать, как можно раньше – до 6-7 недель. Тем самым это становится своеобразной профилактикой конфликта по системе резус для последующей беременности.
Во втором триместре : прерывание беременности, любые инвазивные процедуры – биопсия хориона, кордоцентез, амниоцентез.
В третьем триместре : срочные, преждевременные роды, инвазивные процедуры, отслойка и предлежание плаценты, многоплодная беременность, преэклампсия, плацентарная недостаточность, акушерские операции (кесарево сечение, ручное отделение последа, вакуум-экстракция плода.
Резус-конфликт при беременности: последствия для ребенка
Последствия для малыша при резус-конфликте очень серьезные:
- В результате разрушения эритроцитов плода, происходит массовое попадание в кровоток билирубина – вещества, которое обладает выраженными токсическими свойствами. Страдают все органы и ткани ребенка, особенно подвержена его влиянию нервная система. Развивается ядерная желтуха – повреждаются ядра головного мозга, происходит размягчение тканей мозга, что приводит к слабоумию у ребенка (умственной отсталости).
- Селезенка и печень малыша выполняет функцию утилизации билирубина, но не справляется с этой нагрузкой. Органы увеличиваются.
- Массовая гибель красных кровяных клеток приводит к анемии и гипоксии – кислородному голоданию, так как именно эритроциты отвечают за газообмен (доставку кислорода тканям и выведения углекислого газа).
В результате запуска этих трех патологических механизмов развивается грозное осложнение – гемолитическая болезнь плода.
Риски развития резус-сенсибилизации при беременности
Вероятность образования антител у женщины составляет 75%, если она имеет отрицательный резус-фактор Rh (-), а муж резус-положительный Rh (+).
Частота возникновения резус-сенсибилизации составляет:
- 10-15% случаев после первой беременности;
- 3-4% после выкидыша;
- 6% после мед. аборта;
- 5-10% после внематочной беременности;
- 10-15% после нормальных родов (физиологических);
- 33,7% при родоразрешении с наложением акушерских щипцов.
При акушерских вмешательствах происходит большое трнасплантационное кровотечение, что увеличивает риск иммунизации во много раз:
- 52,5% при кесаревом сечении;
- 40,3% при ручном отделении плаценты;
- 32,7% при эклампсии (когда нарушается плацентарный барьер);
- 30% при любых дородовых кровотечениях.
Диагностика резус-конфликта при беременности и ведение беременных
При постановке на учет, беременная женщина сдает кровь на определение группы крови и Rh. Своевременная диагностика позволяет избежать тяжелых осложнений:
- При отрицательном резусе Rh (-) сдается анализ на антирезус антитела. При их наличии в течение беременности контролируют титр антител: возрастают ли они или остаются на прежнем уровне.
- Метод определения цитотоксичности антител – является золотым стандартом ведения беременных пациенток с резус-конфликтом. Часто возникают ситуации, когда титры антител очень высокие, а цитотоксичность (агрессивность в отношении клеток ребенка) их низкая, как результат – благоприятное завершение беременности без дополнительных вмешательств со стороны врача. Бывают и прямо противоположные ситуации, когда титры антител невысокие, но цитотоксичность высокая. В этих случаях беременность заканчивается трагически: мертворождением или антенатальной (внутриутробной) гибелью плода.
- Определение резус принадлежности крови плода по материнской крови. Для этого исследуют венозную кровь матери, которую берут из локтевой вены. Анализ можно сделать до 12 недели беременности. Из крови женщины выделяются фетальные клетки (клетки плода) и методом ПЦР исследуется ДНК плода. Этот метод важен для тех пациенток, у которых в анамнезе уже были прерывания беременности по причине тяжелой гемолитической болезни новорожденного. Потому что воспитывать такого ребенка очень тяжело морально, физически и материально для семьи. При своевременной диагностике эту беременность до 12 недель можно прервать. Чувствительность метода 95-100%. Единственный минус этого вида диагностики – его высокая стоимость.
- Фенотипирование крови отца. Гены, несущие антиген резус фактора, могут быть гомозиготными или гетерозиготными. Анализ дает возможность акушеру-гинекологу и генетику прогнозировать развитие резус конфликта при беременности. По данным литературы 56% резус положительных отцов имеют гетерозиготный фенотип в отношении антигена D. Это значит, что существует 50% вероятности резус отрицательной принадлежности плода. При гомозиготности отца опасность развития резус-конфликта во время беременности и развития тяжелой гемолитической болезни плода составляет 16%. При гетерозиготном фенотипе мужчины риск резус-конфликта составляет 8%.
- Методы функциональной диагностики: кардиотокограмма (КГТ), УЗИ, доплерометрия – не являются методами специфической диагностики. С их помощью определяют косвенно симптомы резус-конфликта со стороны малыша. С помощью этих методов можно лишь констатировать факт наличия гемолитической болезни плода и контролировать его состояние. При ультразвуковом исследовании измеряется индекс околоплодных вод, толщина плаценты (отек), диаметр вены пуповины и соотношение объема головы и живота. При низком риске доплерометрическое исследование начинают проводить с 32 недель беременности, при среднем – с 28 недель, при высоком — с 22 недель. Повторяют доплерометрию каждые 2 недели, иногда чаще. Во время исследования определяют скорость кровотока в средней мозговой артерии. Чем выше скорость кровотока – тем тяжелее анемия у этого ребенка. Это решающий метод, для принятия решения о смене лечения от консервативной терапии к инвазивным методам или искусственному родоразрешению.
Наличие или отсутствие антител определяется при «взятии» беременной на учет – 8-12 недель, на сроках 20 и 27 недель. При отсутствии антител вводится доза иммуноглобулина. При наличии антител контроль за титрами и цитотоксичностью проводится каждые 2 недели.
Критическим уровнем антител считается титр 1:32. Есть данные, что титр антител 1:64 не приводит к тяжелым последствиям для малыша. Если развивается гемолитическая болезнь новорожденных, то она, как правило, легкой и средней степени тяжести.
Лечение гемолитической болезни при резус-конфликте во время беременности
Во всех развитых странах обязательно проводится профилактика развития ГБП (гемолитической болезни плода).
Лечение резус-конфликта при беременности начинается именно с профилактики после первых родов резус положительного плода. Так как во время родов происходит массовый обмен эритроцитами между мамой и плодом. Делается это с помощью инъекции антирезусного иммуноглобулина.
Плазмаферез при резус-конфликтной беременности
На протяжении беременности может быть рекомендована процедура плазмафереза. Проводится порядка 5 сеансов. Суть метода заключается в следующем. При достижении титра антирезус антител 1:16 – 1:32 механическим способом удаляют антитела из крови матери. Для этого проводится забор крови, ее центрифугируют, клеточную массу «возвращают в организм женщины, а плазму с антителами – утилизируют. Потерю объема плазмы восполняют солевыми растворами, альбумиом и свежезамороженной донорской плазмой. Эта процедура может проводиться на любом сроке беременности. За один сеанс плазмафереза удаляется 25-50% объема циркулирующей плазмы, перерыв между процедурами должен быть не менее 1 недели.
Противопоказания к плазмаферезу при беременности:
- острые респираторные заболевания;
- сердечно-сосудистые заболевания;
- анемия и гипопротеинэмия (снижение уровня белка в плазме крови);
- гипокоогуляция – снижение свертывающей способности крови;
- угроза прерывания беременности или преждевременных родов;
- индивидуальная аллергическая реакция.
Критерием эффективности процедуры является снижение титра антирезус антител до уровня ниже 1:16.
Кордоцентез
Кордоцентез при резус-конфликте при беременности проводится с диагностической и лечебной целью. Для этого необходима специальная аппаратура и квалифицированные специалисты. Пуповинной иглой получают 2-3 мл пуповинной крови плода. Пробу исследуют на предмет количества гемоглобина, определяют гематрокрит, билирубин, устанавливается группа крови и резус-фактор плода, при необходимости исследуют фенотип малыша.
Осложнения кордоцентеза:
- осложнения из места пункции пуповины (40%);
- гематома пуповины (17%);
- увеличение титра антирезус антител(16,6%);
- преждевременные роды (5-8%);
- инфицирование (1%);
- гибель плода (1%).
Кордоцентез позволяет не только диагностировать состояние малыша, при неудовлетворительных результатах анализа крови можно сразу же провести ему знаменное переливание крови донора. Показанием к внутриутробному переливанию крови является низкий уровень гемоглобина (меньше 80 г/л) и снижение гематокрита до уровня менее 25%.
Иммуноглобулин при беременности с резус-отрицательным фактором
Иммуноглобулин используют как для профилактики резус-конфликта, так и для лечения.
При отсутствии антирезус антител у мамы на 28 неделе беременности делают «прививку» — внутримышечно вводят 1 дозу имунноглобулина 1250 МЕ (укол). Существует еще одна схема, при которой вводят иммуноглобулин. Сыворотку вводят на сроках 28 и 34 недель по 500 МЕ (100 мкг). Одно введение препарата способно создать защиту для малыша на 12 недель. Практика показывает, что если титры антрезусных антител низкие или отсутствуют на ранних сроках, то в период с 24-28 неделю отмечается их рост. С этим и связан первый период введения первой дозы иммуноглобулина.
С целью профилактики резус-конфликта при второй беременности (любой последующей – третьей, четвертой) дозу иммуноглобулина необходимо вводить после родов в течение 24-48 часов. После аборта, внематочной беременности, инвазивных процедур, биопсии хориона – желательно не выжидать сутки — двое, лучше ввести препарат до начала процедуры.
По международным стандартам существует двудозовый режим предродовой и послеродовой профилактики для резус отрицательных беременных. При нем проводится серологическое исследование на титры антител, если их нет, то вводится доза иммуноглобулина 1250 МЕ – 2 мл антиRh0 (D) иммуноглобулина. После родов, если ребенок резус-положительный, вводится вторая доза 1250 МЕ антиRh0 (D) иммуноглобулина. Если малыш резус отрицательный, то иммунопрофилактику не нужно делать, хотя существует о противоположное мнение. Через 3 дня, 1 месяц и 6 месяцев после родов проводится контроль за титрами антител.
Может ли поменяться резус-фактор при беременности
Резус-фактор ни во время беременности, ни в любой другой период жизни человека поменяться не может. Если такое произошло, значит, произошла ошибка в определении резус принадлежности в лаборатории. Необходимо анализ на определение резуса пересдать.